АРТ, или антиретровирусная терапия, стала огромным рывком вперёд для медицины и проложила для ВИЧ-положительных пациентов самую главную дорогу - дорогу в жизнь. Принцип действия АРТ заключается в следующем: пациент ежедневно в определённое время принимает разные противовирусные препараты, что обнуляет вирусную нагрузку на организм. В случае соблюдения всех правил и строгого следования курсу терапии ВИЧ-инфицированный возвращается к своему привычному образу жизни, может вступать даже в незащищенные половые связи без риска для партнёра, также зачать и родить здорового ребёнка. АРВ-терапия постоянно улучшается и развивается, сокращается количество необходимых для приёма препаратов, частота их приёма, также появляются альтернативные методы поддержания нулевой вирусной нагрузки, например, ежемесячные инъекции вместо ежедневного приёма таблеток.

Самый первый антиретровирусный препарат - Зидовудин - был изобретён в 1964 году как средство для борьбы с раком, и лишь гораздо позже, в 1985-м году, после множества клинических испытаний, он был одобрен в качестве средства для ВИЧ-терапии, а широкую известность приобрёл в 1987-м году. Зидовудин принадлежал к классу нуклеозидных ингибиторов обратной транскриптазы: он подавлял фермент ВИЧ (обратную транскриптазу), из-за которого происходит создание ДНК на основе РНК вируса. После Зидовудина было создано еще с десяток препаратов, работающих по тому же принципу и по факту являющихся аналогами друг друга, из-за чего их совместное применение не рекомендовано, так как по сути это использование одного и того же препарата. Кроме того, нуклеозидные ингибиторы обратной транскриптазы оказывают разрушающее действие на митохондрии, что в долгосрочной перспективе приводит к очень серьёзным последствиям - панкреатиту, угнетению костного мозга, полинейропатии и другим побочным эффектам.
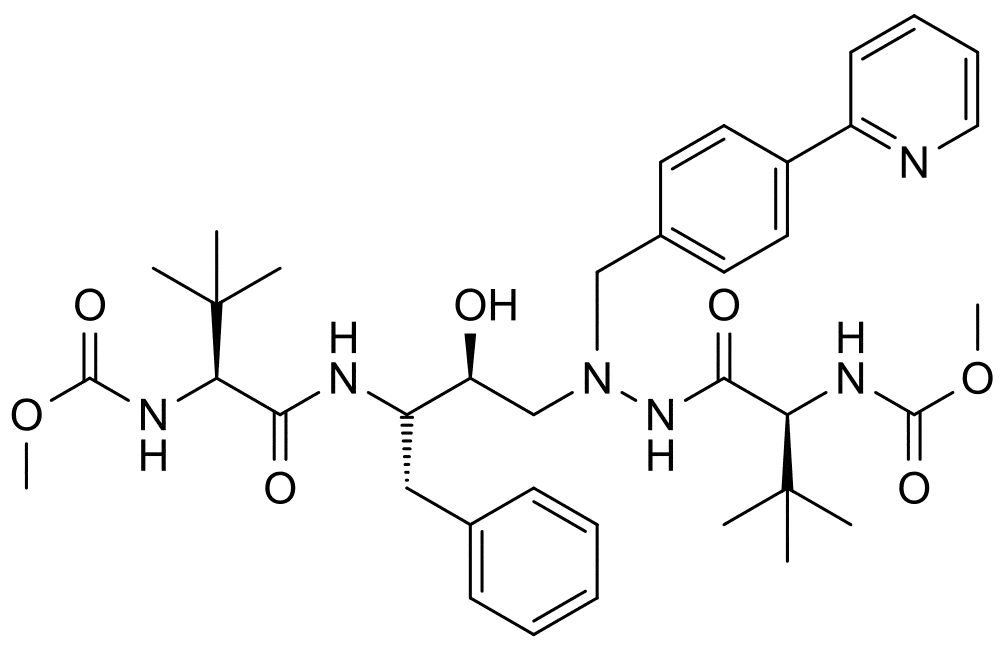
В 1995-м году был разработан новый класс препаратов для ВИЧ-терапии - ингибиторы протеазы. Это такие препараты, как Ампренавир, Атаназавир, Ритонавир, и так далее. Механизм действия ингибиторов протеазы заключается в блокировке нового фермента ВИЧ - протеазы (он расщепляет полипротеины на отдельные белки), что в конечном итоге останавливает репликацию вируса. Эти противовирусные препараты также используют для лечения гепатита С и СПИДа. После начала использования ингибиторов протеазы смертность от ВИЧ в США за 2 первых года их применения упала на 60%. К сожалению, у препаратов этого класса тоже серьёзные побочные эффекты - они могут вызвать сахарный диабет 2-го типа, образование камней в почках, гиперлипидемию и липодистрофию.

Следующий класс препаратов АРВ-терапии уже не заставил себя долго ждать - в 1996-м году были созданы ненуклеозидные ингибиторы обратной протеазы, а в 2000-тысячных к ним присоединились ингибиторы интегразы (блокируют фермент ВИЧ, который помогает вирусу встроиться в геном клетки с образованием провируса), ингибиторы рецепторов (блокируют проникновение вируса в клетку, воздействуя на корецепторы), ингибиторы проникновения (блокируют проникновение вируса в лимфоциты) и ингибиторы слияния (блокируют последний этап проникновения ВИЧ в клетку). Благодаря использованию АРВ-терапии и нескольких препаратов, блокирующих вирус на разных этапах захвата организма, распространение ВИЧ-инфекции в глобальном масштабе удалось остановить, а продолжительность жизни ВИЧ-положительного пациента теперь не отличается от продолжительности жизни полностью здорового человека при соблюдении всех условий АРВ-терапии. Вместе с тем о полной или даже удовлетворительной победе над ВИЧ говорить еще рано. Несмотря на то, что современные препараты максимально безопасны с точки зрения побочных эффектов и при комплексном приёме обнуляют вирусную нагрузку, способ полностью «выгнать» вирус из организма по-прежнему не найден. Кроме того, пожизненная ВИЧ-терапия будет эффективна лишь при 100%-ой приверженности пациента к лечению, потому что приём препаратов требуется проводить не просто строго по дням, а строго по часам, и любое отклонение от курса терапии чревато мгновенной активизацией вируса, «прорывом блокады». Далее для продолжения лечения потребуется замена препаратов на более сильные и корректировка всего курса терапии, а если отклонения от курса лечения происходят на регулярной основе, то в какой-то момент такому пациенту помочь уже не получится.

Столь длительное лечение требует не просто ответственного подхода, когда для успеха АРВ-терапии также очень важно, чтобы пациент обратился к врачу как можно раньше, но и денежных затрат. Если в США и Европе существуют специальные медицинские страховки, покрывающие стоимость лечения АРВ-препаратами, то в других странах, например, в России, странах Латинской Америки или Африки, пациенты сталкиваются с отсутствием достаточного государственного финансирования, недоступностью требуемых препаратов и необходимостью полностью или частично оплачивать своё лечение. Соответственно, в странах, где наблюдаются сложности с доступностью АРВ-терапии, наблюдаются и высокие показатели заболеваемости ВИЧ.

Совсем недавно было зарегистрировано несколько обнадёживающих случаев полного излечения от ВИЧ, хотя специалисты до сих пор называют их лишь ремиссией, и для однозначных выводов потребуется еще не один год и множественные исследования. В 2007 году первый такой пациент, американец Тимоти Рэй Браун, успешно прошёл процедуру трансплантации гемопоэтических стволовых клеток для лечения лейкемии - и одновременно полностью вылечился от ВИЧ. Несмотря на то, что ВИЧ исчез, в 2019 году к Брауну вернулся рак крови, и в 2020 году он скончался. В 2019 году стало известно еще о двух пациентах, также полностью излечившихся от ВИЧ благодаря пересадке костного мозга, а в 2021 году подтвердились два случая полного излечения от ВИЧ без подобной операции.
